兒童肥胖怎麼判斷?有哪些隱患?家長從哪裡開始做
兒童肥胖在現代醫學中,已被視為一種需要長期關注的慢性發炎狀態。它的棘手之處,在於早期幾乎沒有症狀——很多孩子精神好、照常上學、玩得開心,但健檢報告早已悄悄亮起紅燈:脂肪肝、血脂異常、尿酸偏高、胰島素阻抗。這些問題往往先出現在數字裡,孩子本人卻毫無感覺。這也是為什麼,定期追蹤比等待症狀出現更重要。
兒童肥胖的定義
家長最常問的是:「到底怎樣算肥胖?」
這個問題的關鍵在於:判斷兒童體位,不能套用成人標準。孩子還在成長,身高體重隨年齡持續變化,所以正確的做法是看「BMI 百分位」。
把孩子的 BMI 放到同年齡、同性別的分布裡去比較,而非對照一個固定數字。這也是衛福部與世界衛生組織共同建議的評估方式。
BMI 怎麼算?標準在哪裡?
BMI = 體重(公斤)÷ 身高(公尺)²
對照同年齡、同性別的百分位曲線:
- BMI ≥ 85 百分位:過重
- BMI ≥ 95 百分位:肥胖
- BMI ≥ 95 百分位的 120%:極度肥胖,共病風險顯著提高,需要更積極的評估與管理
如果想快速查詢孩子的狀況,可以使用衛福部提供的兒童及青少年版 BMI 計算機,或下載各年齡層健康體位對照表。
BMI 是篩檢工具,不是全部答案
BMI 簡單易用,但它有一個盲點:看不出脂肪和肌肉的比例。
有些孩子運動量大、肌肉發達,BMI 偏高但體脂其實正常;也有些孩子 BMI 數字看起來還好,但腰圍偏大、體脂偏高,代謝風險反而更值得關注。

門診很常見的一幕:健檢紅字一堆,孩子看起來卻「沒事」
「陳醫師,小朋友新生入學健康檢查報告好多紅字!肝功能、血脂、尿酸都有點異常,可是他看起來一切都正常啊?」
「學校也一直發體重過重回診單,我以前都沒有很在意。」
這種心情我懂:一方面被數字嚇到,一方面又覺得孩子吃睡玩都還行,怎麼會突然一堆問題。兒童肥胖最麻煩的就是這點容易讓人忽略,它不一定用「身體病痛」來提醒你,但常常先用「檢查數字」提醒你。
很多家長會以為沒有症狀應該就沒問題,但肥胖造成的代謝失衡和身體慢性發炎通常是慢慢累積的。等到孩子開始真的不舒服,很多時候已經拖了一段時間,改善也會非常辛苦。
台灣孩子為什麼這麼容易胖?你不是唯一的家庭
很多爸媽跟我說:「醫師,我們家也不是天天吃炸的、也沒有每餐都吃很多,怎麼還是胖?」
這句話很真實,因為現代孩子面對的是「致胖環境」,不是單一一餐吃太多。
孩子的體重漸漸失控,常常是日常小習慣堆出來的:課業繁重,久坐時間變長;回家想放鬆,螢幕一開就兩三個小時;零食甜點、含糖飲料很容易變成每天都會出現的小確幸;外送平台、便利商店、手搖飲、速食店的取得太方便,選擇很自然就往「快、香、甜、好入口」那一邊靠攏。
在這種環境裡,孩子很難靠意志力自律。家長是最有力的角色,通常不是再多講道理,而是刻意的調整環境,讓健康選擇比較容易,讓高熱量選擇不要那麼隨手可得。

「小時候胖胖很可愛,長大抽高就好」這句話為什麼常常不成立?
以前長輩很常說「小時候胖不是胖,長大抽高就沒事,安啦」。
但我們在門診看到的現實是:小時候胖,很多時候不是短暫的可愛階段,而是致胖習慣與代謝狀態的開端。
孩子的口味、活動習慣、睡眠節律,常常在小學前後逐漸固定。當孩子習慣每天喝含糖飲料,放學回家就久坐打電動、習慣晚睡、用零食紓壓,而這些習慣不太可能在青春期自動消失。臨床看到的很多孩子反而常常隨著升學壓力更大,外食和高熱量食物攝取更多。久坐、運動的時間更少,螢幕時間更多,體重也就更難控制。
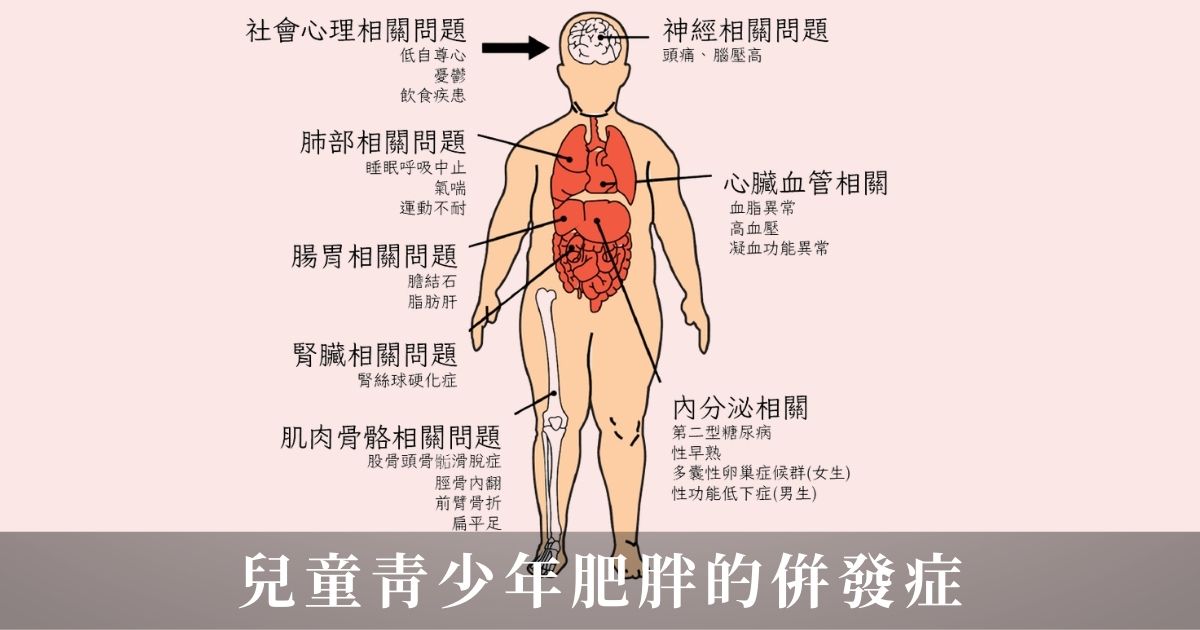
肥胖對孩子的影響:真的不只是外型
很多人以為肥胖只是「看起來圓一點」。但在醫學上,肥胖會讓身體處在慢性發炎、荷爾蒙與代謝失衡的狀態,影響往往是全身性的。
我將常見影響整理成四個方向,比較好理解:
第一類:代謝與內臟(最常出現在健檢紅字)
例如兒童肥胖中的脂肪肝很常見,孩子不一定有症狀,但肝功能可能已經開始上升。血脂異常也是,膽固醇、三酸甘油脂偏高,年紀越大越容易浮現。胰島素阻抗/糖尿病前期在門診也不少見,尤其是國小就出現黑色棘皮症(脖子、腋下黑黑粗粗)的孩子,這常常是糖尿病前期的警訊。尿酸偏高也很常嚇到家長,因為大家以為只有大人才會,但肥胖孩子身上真的不少見。
第二類:睡眠與呼吸(很容易忽略,但影響很大)
打呼很大聲,睡覺張口呼吸,甚至有時半夜會驚醒,白天精神差、注意力不集中,這些也可能跟體重有關。更麻煩的是,睡不好會讓孩子更想吃高糖高油食物,也會降低活動意願,形成另一個惡性循環。
第三類:骨骼與運動(從生活品質就看得出來)
很多門診的孩子提到體育課跟其他同學相比,體力明顯較差,甚至爬樓梯都會喘。體重負擔一大,膝踝負重增加,跑跳對他們來說更累,更容易出現「我不想動」的想法。運動耐受差→更排斥運動→活動量下降→體重更難控制,很多孩子就是這樣慢慢被困住。
第四類:心理與人際(孩子最容易受傷)
被同學取笑、被霸凌、自尊低落,甚至開始不想上學、不想參加團體活動。很多孩子嘴上說沒關係,但其實心裡很在意。所以我在門診很少用「肥胖」這種說法,我更常把焦點放在健康與能力:體重控制後可以讓你跑得更久,爬樓梯部會喘,睡得更好,體力更好,讓孩子會為了健康而努力。

肥胖會不會影響長高?家長最在意的一題
不少肥胖孩子在小學看起來比同齡高,家長會覺得「他很大隻應該會長得很好」。但常見的狀況是:肥胖讓體內荷爾蒙環境改變,骨齡可能超前、青春期提早,生長板比較早癒合,長高衝刺期反而縮短,或身高衝刺速度不盡理想。
換句話說,小學階段看起來「很高」可能只是暫時的。真正要擔心的是:如果骨齡一直超前,青春期提早,最後成年身高可能反而沒有長到遺傳潛能。
如果你的孩子同時有「體重上升很快身高卻沒甚麼長」加上「明顯早發育跡象」,或成長科提醒骨齡超前,我會更建議一起把體脂與生活型態好好檢視一下,很多在門診的孩子在順利把體重和體脂控制後,身高都有明顯的衝刺。
改變要從哪裡開始?我最常給家庭的「三步驟」
不需要一次就把所有面向都改得很完美,因為那通常做不到。比較實際的方式是:先做最有影響力的幾件事,再慢慢堆疊好習慣。
第一步:先做一次健康風險盤點
把孩子身高、體重、BMI 百分位整理好。若有健檢紅字或抽血報告,把肝功能、血脂、血糖、尿酸記下來。知道有那些肥胖影響的健康問題,才能更有動力解決。很多孩子在介入後體重控制,數值都恢復正常。
第二步:三個最關鍵的環境因素
含糖飲料先把頻率降下來,能不喝就不喝,真的要喝先從份量減半開始,這常常是回報率最高的一步。
零食甜點不要用「全面禁止」方式,通常會反彈,建議把「隨手吃」改成「有規則地出現」,固定日、固定份量。
螢幕時間也一樣,不是只限制,而是要刻意安排一些有趣的身體活動時間,例如飯後散步、週末固定戶外活動、親子運動時間,都是很好的開始。
第三步:用「家庭一起做」的方式,孩子才撐得久
對學齡孩子來說,家長就是健康習慣的設計者。你決定冰箱和櫃子裡有沒有含糖飲料或零食,週末是出門還是在家,孩子就會跟著走。所以我很常跟家長說:我們要當「環境設計師」。讓家裡更像是支持健康的地方,而不是天天要孩子跟誘惑對抗的地方。

什麼時候建議就醫諮詢?
- 孩子 BMI 已達過重肥胖或極度肥胖。
- 健檢或抽血出現紅字:肝功能、血脂、血糖、尿酸等。
- 脖子出現黑色棘皮症、打呼、白天嗜睡、運動耐受差。
- 孩子因體重被霸凌、情緒很受影響,或家庭因此壓力很大。
- 你已經努力做了兩三個月,但方向不確定,不知道該先做哪個,或孩子完全不配合。
瘦瘦針可以幫助孩子減重嗎?
所謂的瘦瘦針,其實是 GLP-1 類藥物,本來是治療糖尿病的針劑,因為能幫助穩定血糖、延緩胃排空、增加飽足感,也會影響大腦的食慾中樞,讓人比較不會一直想吃東西,所以後來被核准用來做體重管理。
目前在台灣與美國,確實有核准用在「12歲以上、體重達一定標準、BMI超標」的青少年身上。但我一定會先提醒家長:藥物只是輔助工具,不是魔法針。
根據最新兒科指引,兒童肥胖是一種慢性疾病,第一步永遠是生活型態調整——好好吃、規律動、減少含糖飲料、建立睡眠與情緒管理。通常至少努力幾個月,如果成效有限,且孩子屬於重度肥胖或有共病風險,才會由醫師評估是否適合用藥。
對某些孩子來說,瘦瘦針可以幫助他們「先看到一點成果」,增加信心。但真正關鍵的,是在用藥期間把飲食與運動習慣建立起來。沒有這個基礎,就算瘦下來,停藥後還是可能復胖。
建議一定要和熟悉兒童肥胖治療的醫師好好討論,找到最適合孩子的減重方式。
兒童肥胖常見問題
Q1:孩子看起來活潑正常,為什麼健檢會有紅字?
A:代謝異常常先反映在抽血數字,症狀反而不明顯;這是兒童肥胖最常見的「隱形性」。
Q2:兒童肥胖最常見的紅字是哪幾個?
A:常見包含肝功能、血脂、尿酸、血糖相關指標;有些孩子還會合併脂肪肝或高血壓。
Q3:兒童肥胖怎麼定義?
A:看同年齡同性別的 BMI 百分位;一般 ≥85 百分位過重、≥95 百分位肥胖。
Q4:什麼是極度肥胖?
A:你文中提到的常用界線是 ≥95 百分位的 120%;這類孩子共病風險更高,評估與介入要更積極。
Q5:BMI 準嗎?會不會誤判?
A:BMI 是好用的第一步,但看不到脂肪與肌肉;如果孩子運動量大或腰圍很大,建議加看身體組成。
Q6:小時候胖長大會自己瘦嗎?
A:不一定,而且延續到青少年與成人的比例不低;越早調整習慣越容易逆轉。
Q7:肥胖是不是「吃太多」才會胖?
A:不只,常常是久坐、螢幕時間、含糖飲與零食甜點的日常累積;環境比意志力更關鍵。
Q8:含糖飲料真的有差嗎?
A:很多家庭只要先把含糖飲頻率降下來,就能看到體重曲線變慢;這通常是最容易開始、回報也高的一步。
Q9:孩子一直喊餓、一直想吃零食怎麼辦?
A:先把零食從「隨手拿」改成「有規則出現」,再回頭看正餐蛋白質與蔬菜量是否不足;規則比禁止有效。
Q10:肥胖會影響睡眠嗎?
A:可能會,包含打呼、睡眠呼吸中止、睡不好;睡不好又會讓食慾更失控,形成循環。
Q11:脖子黑黑粗粗是什麼?
A:常見是黑色棘皮症,可能反映胰島素阻抗;建議做代謝評估,不要只當作皮膚髒。
Q12:肥胖會不會影響長高?
A:可能會,因為骨齡可能超前、青春期提早,長高衝刺期縮短;需要把發育與體脂一起看。
Q13:孩子被說胖很受傷,我要怎麼講?
A:把焦點放在健康與能力,避免羞辱與比較;讓孩子知道你是在同一邊。也同時尋求專業改變體態建立自信。
Q14:我需要找誰?兒科就可以嗎?
A:先找有治療兒童肥胖經驗的兒科醫師做整體評估,必要時再整合營養、運動與心理支持;越早介入通常越簡單。12歲以上有減重藥物可使用。
Q15:什麼情況需要更快就醫?
A:BMI 已達肥胖/極度肥胖、健檢紅字、打呼白天嗜睡、黑色棘皮症、或情緒受影響與霸凌;這些都值得及早評估。
Q16:瘦瘦針可以幫助孩子減重嗎?
A:可以,但不是每個孩子都適合,也不是第一步。
目前核准使用於 12 歲以上、BMI 超標的青少年,作為減重的輔助治療。不過根據兒科指引,兒童肥胖屬於慢性疾病,治療核心仍是生活型態調整——飲食、運動、睡眠與心理支持至少持續幾個月後,若成效有限且屬於重度肥胖或已有共病風險,才會由醫師評估是否需要藥物介入。
瘦瘦針可以幫助孩子降低食慾、增加飽足感,讓體重先有一些進展與信心,但真正決定能否長期維持體重的,仍然是用藥期間是否成功建立健康習慣。
如果你的孩子有過重或肥胖問題,歡迎門診諮詢。我們做的其實不是「幫孩子貼一個肥胖的標籤」,而是陪伴孩子一起認識肥胖的影響、找到個別的減重動機,教孩子正確的飲食觀念和如何好好照顧自己的身體。